Krampfadern (Varizen)
Kommt es in einer größeren Vene zum Klappendefekt, verändert sich das Gefäß zur dick geschlängelten Krampfader. Versagt die entscheidende Venenklappe (Crosse) in einer der großen oberflächlichen Stammvenen, muss der Defekt beseitigt werden, um mögliche gefährliche Folgen zu verhindern.
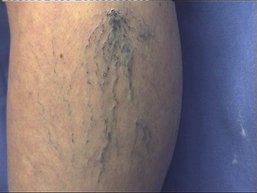
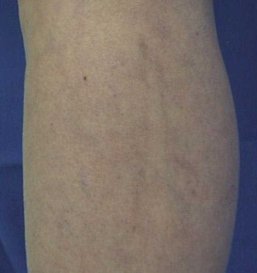
Besenreiser
Besenreiser sind kleinste Adern in der Haut, die sich durch Elastizitäts-Verlust erweitert haben. Sie sind mit Blut gefüllt und daher durch die Haut als hellrote Gefäßbäumchen (Teleangiektasien), dunkelblaue Äderchen oder rötliche Flecken sichtbar. Auf Glasspateldruck blassen die Besenreiser ab. Besenreiser können an allen Stellen der Haut auftreten, aber gehäuft an den Beinen, und verursachen in der Regel keine Beschwerden. Sie haben keinen Krankheitswert, dennoch können sie erstes Anzeichen einer tiefer liegenden Venenerkrankung sein.
Wichtig: Gehen Sie zu einem erfahrenen Spezialisten. Phlebologische Spezialisten haben die sog. Stufentherapie der Besenreiservarikosis entwickelt. In der folgenden Beschreibung unterstellen wir den massivsten Befund. Bei kleineren Befunden können bereits die Laser-, Radiowellentherapie oder Verödung vollkommen ausreichend sein.
Die Stufentherapie der Besenreiser beginnt mit
Stufe 1: einem minichirurgischen Verfahren. Die sog. Besenreisernährvenen, kleinere Besenreiseräste sowie in der Haut liegende Verbindungsvenen zu tiefer gelegenen Venengeflechten werden minimal-invasiv entfernt.
Stufe 2: Die Besenreiserreste werden anschließend durch eine sorgfältige Verödungsbehandlung entfernt. Im Anschluss erfolgt die sog. Feinverödung mittels Lupenbrille, mit der auch kleinste Befunde erfasst werden.
Stufe 3: Sollten sich danach immer noch störende, kleinste Haargefäße finden, kommt die Laser- oder Radiowellentherapie zum Einsatz.
Venenentzündung
Zu langsam fließendes Blut verdickt sich immer stärker und "versumpft" regelrecht. Daraus kann sich eine schmerzhafte oberflächliche Venenentzündung ausbilden.
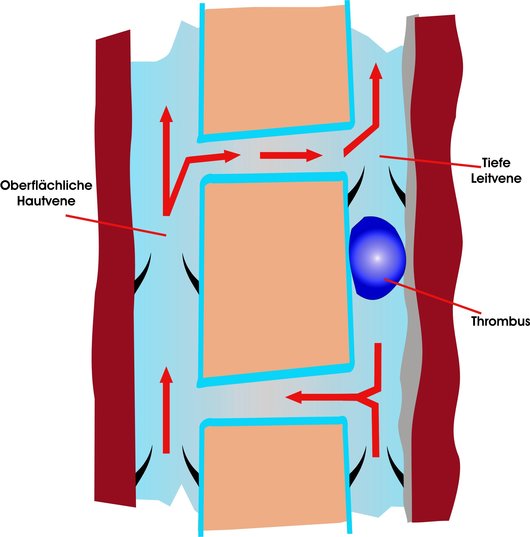
Thrombose
Klappendefekte in den oberflächlichen Stammvenen führen zum permanenten Blutrückstrom, der auf Dauer auch das tiefe Venensystem überlastet. Der Blutfluss wird träger, es können sich Gerinnsel bilden und die Vene verstopfen. Eine sehr ernste Erkrankung.
Lungenembolie
Ein Blutgerinnsel aus der tiefen Vene kann bis vor die Lunge gespült werden und dort den Sauerstoffaustausch behindern. Höchste Lebensgefahr!
Hautschäden
Weiterhin kann der permanente Blutrückstrom zu Schädigung des Gewebes führen - typischerweise an der Innenseite des Unterschenkels - mit dunklen Verfärbungen und Verdickungen. Dauerhaft überschwemmtes Gewebe wird nicht mehr richtig ernährt, entzündet sich, neigt zur Ekzembildung (Stauungsekzem). Das Gewebe kann sogar absterben und offene Wunden entstehen (Ulcus cruris / "offenes Bein"), die nur schwer abheilen.
Ödem-Bildung
Durch ein Klappenleck leiern die Venenwände aus, sie werden porös und durchlässig. Blutplasma (heller, flüssiger Anteil des Blutes) und Eiweißstoffe treten aus, schwemmen in das umliegende Gewebe und lösen Schwellungen (Ödeme) aus.
Phlebödem
Das Phlebödem ist ein Symptom für eine chronische Venenschwäche. Nach vielen Jahren kommt es zusätzlich zu bräunlichen Hautverfärbungen (Pigmentierungen) und zu Verhärtungen des Fettgewebes an den Unterschenkeln. Unbehandelt kann schließlich ein offenes Bein entstehen.
Lip-/Lymphödem
Typisch für das Lipödem ist die symmetrische Fettgewebsvermehrung mit Wassereinlagerungen. Die Patienten leiden unter Spannungs- und Schweregefühl. Es handelt sich um eine fortschreitende Erkrankung des Unterhautfettgewebes und tritt ausschließlich bei Frauen auf.
Das Lymphödem kann angeboren sein (primäres Lymphödem) oder im Laufe des Lebens erworben werden (sekundäres Lymphödem). Das Lymphgefäßsystem kann die anfallende Lymphe nicht mehr abtransportieren.
Ulcus cruris (offenes Bein)
Das offene Bein (Ulcus cruris) ist häufig die Spätfolge eines lang andauenden unbehandelten Venenleidens. Ambulant therapieresistente offene Beine werden entweder konservativ mit einer intensiven Ulcusbehandlung oder auch operativ mit dem sogenannten Shave-Verfahren behandelt.
Hierunter ist die großzügige Exzision des Ulcusareals mit anschließender plastischer Hautdeckung (Mesh graft Hauttransplantation) zu verstehen.
Bei der konservativen Ulcusbehandlung wird eine intensive Wundtherapie und insbesondere auch Kompressionsbehandlung vorgenommen in Kombination mit intensiver Physiotherapie.
Nährvenen des Ulcus oder andere periulceröse Varizen werden zusätzlich verödet, ggf. auch mittels Schaumverödung. Allein durch diese Maßnahmen lässt sich in vielen Fällen ein sehr guter Abheilungserfolg des offenen Beines erzielen.
Therapie und Behandlung von offenen Beinen
Zunächst ist eine arterielle und venöse Diagnostik erforderlich (körperliche Untersuchung und Duplex, evt. auch Bild gebende Verfahren wie Angiographie und Phlebographie.
Bei arteriellem Ulcus und Ulcus mixtum (arteriell und venös) steht bei der Entstehung des offenen Beines die verschlechterte Blutzufuhr im Vordergrund. Daher ist eine Verbesserung der Durchblutung erforderlich – Gefäßchirurgie zur arteriellen OP.
Bei venösem Ulcus cruris steht die Beseitigung der Stauung im Bein im Vordergrund. Daher ist eine Venen-Operation erforderlich – am besten in einem Venenzentrum oder einer Gefäßchirurgie.
Behandlungsmöglichkeiten bei Ulcus cruris
1. konservativ (Druckverbände)
2. konventionelle Operationen
3. Hybridoperationen (endovaskulär+konventionell+konservativ)
Kombination der OP-Verfahren bei Patienten mit CVI und Ulcus
Die Ulcustherapie ist oft eine Kombinationsbehandlung mehrerer Verfahren.
4. Ulcusshaving
5. Strippingoperationen
6. Fasziotomieren / Fasziektomieren
7. Endoskopische Subfasziale Perforansdissektion (ESPD) nach Hauer
8. Selektive Perforansdissektion nach May
9. Endovaskuläre Verfahren ( Radiowelle und Laser )
10. Patienten mit CVI Stadium III nach Widmer ( C6-Patienten ) mit Ulcus cruris venosum / offenem Bein
11. Ausschluss PAVK / Durchblutungsstörung
12. Schrittweise Behandlung über mehrere Wochen
13. Crossektomie und / oder RFITT ( Radiowelle)
14. Selektive Perforansdissektion nach May
15. Periulceröse lokale Sklerotherapie mit Ethoxysklerol flüssig oder – Schaum
16. Lok. Ulcustherapie (Shaving et al.)
17. Hautverpflanzungen, wenn möglich und erforderlich
18. Kompressionstherapie lückenlos
19. Kurze NU-Intervalle in enger Kooperation mit niedergelassenem Phlebologen mit restriktiver Auswahl sinnvoller Wundauflagen
20. Frühzeitige und regelmässige manuelle Lymphdrainage
Resumé
Die Behandlung eines offenen Beines ist eine Therapie über Wochen bis Monate, selten kommt medizinische Hilfe zu spät., daher
- frühzeitig Beschwerden abklären lassen (Ultraschall) und jährliche Kontrollen einplanen
- kleine Geschwüre nicht verharmlosen, Hoffnung haben auch bei größeren Geschwüren
- Venen-Prophylaxe betreiben und frühzeitig familiäre Häufung und berufliche Exposition analysieren

